院内感染と耐性菌
院内感染
院内感染の定義としては、「病院・診療所などの医療機関で、病原菌に感染すること」を指します。
院内感染で問題となる様式としては二種類あります。一つ目に、患者さんが新たに感染を引き起こす様式です。入院している患者さんなど、免疫力が健常人に比べて低下しているときに問題となります。
免疫力の低下によって感染症が起こることを日和見感染と呼びますが、この日和見感染が引き金となって院内感染が発生します。
二つ目に問題としては、医療従事者の感染があります。これには、針刺し事故などの職業感染が挙げられます。

これら院内感染を防止することが重要となります。
耐性菌
次に耐性菌について解説していきたいと思います。先ほど紹介した院内感染で問題となるのが耐性菌です。
耐性菌とは、抗菌薬が効きにくい病原菌のことです。そのため、抗菌薬を投与しても感染症が改善しません。

これら耐性菌の中でも、特に多剤耐性菌が問題となります。多剤耐性菌は多くの薬剤に耐性を示すため、使用できる薬剤が限られています。そのため、耐性菌が院内感染を起こすと、とてもやっかいな状況となります。

このように、院内感染と耐性菌は大きく密接しています。
耐性菌の歴史
耐性菌の歴史は、フレミングが1929年にペニシリンを発見したことから始まります。ペニシリンはイエローマジックと呼ばれ、第二次世界大戦でも大きく活躍しました。
しかしながら、1961年には院内感染で大きな問題となったMRSAが英国で最初に報告されました。MRSAはメチシリン耐性黄色ブドウ球菌の略称であり、メチシリンという抗生物質が効かない菌です。
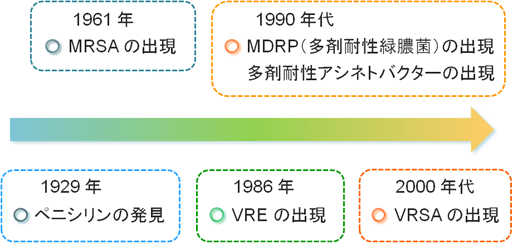
その後、1986年にはVRE(バンコマイシン耐性腸球菌)が発見されます。バンコマイシンは抗生物質の一つです。
当時、バンコマイシンは「耐性菌が出現しない抗生物質」といわれていました。この常識に反し、バンコマイシンに耐性をもつ菌が出現してしまったのです。
1990年代には、ほとんどの抗菌薬が無効であるMDRP(多剤耐性緑膿菌)や多剤耐性アシネトバクターが出現し、問題となりました。
バンコマイシンの構造式
先ほど、VRE(バンコマイシン耐性腸球菌)を紹介しましたが、バンコマイシンについてもう少し詳しく見ていきたいと思います。
下図の左側にバンコマイシンの構造式を載せてあります。一目見て分かるとおり、複雑な構造をしていることが分かります。この複雑な構造が「耐性菌が出現しない」と言われていた理由の一つです。
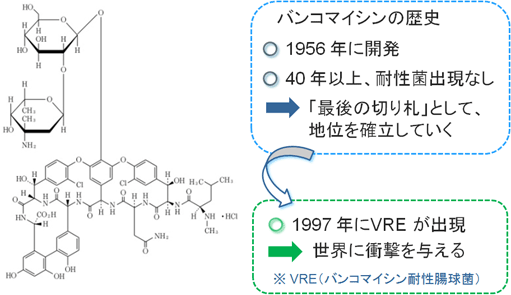
バンコマイシンは1956年に開発され、この後40年以上耐性菌が出現しませんでした。このため、耐性菌に抵抗する「最後の切り札」として、地位を確立していきます。
しかし、1997年にVRE(バンコマイシン耐性腸球菌)が出現し、世界に衝撃を与えました。このように、耐性菌は日々進化しています。
抗菌薬の開発数
下図の通り、抗菌薬の開発数は1940年代から徐々に開発数が多くなっていることが分かります。しかし、そのピークは1980年代であり、2000年以降は抗菌薬の開発がほとんど進んでいないことが分かります。
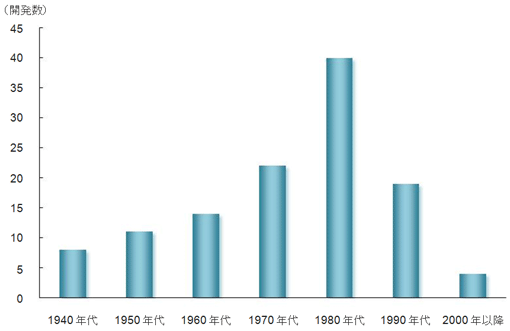
このように、耐性菌はもの凄い勢いで進化しているのに対し、新しい抗菌薬はほとんど開発されていません。そのため、私たちが行える対策としては、いかに耐性菌の発生を抑えるかにかかっています。
日本人の死亡率の推移
下図には、日本人の死亡率の推移を示してあります。
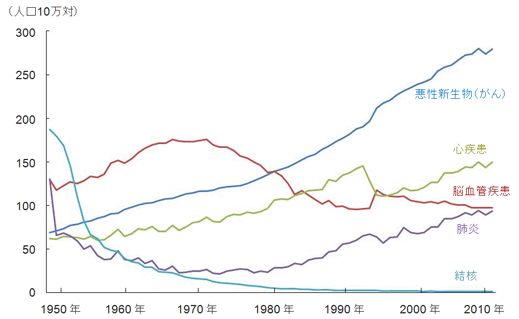
死亡率の1~4位までを確認しますと、上から順に悪性新生物(がん)、心疾患、脳血管疾患、肺炎となっています。
平均寿命が延びたことや高齢化により、がんによる死亡率が上昇していることが分かります。心疾患や脳血管疾患では多くの薬があり、死亡率は大きく伸びていません。
注目すべきは第四位の肺炎であり、多くの肺炎は感染症によって引き起こされます。肺炎による死亡率は年を追うごとに上昇しており、この理由の一つとして耐性菌の問題が挙げられます。
スポンサードリンク
カテゴリー
スポンサードリンク
