ベルソムラ(スボレキサント)の作用機序:睡眠薬
日々の生活を行う上で、睡眠はとても重要です。睡眠の質が悪いと、翌日まで影響を与えてしまうことがあります。ただ、夜になかなか眠れない人は多いです。このような状態を不眠症といいます。
そこで、不眠症を改善するために使用される薬としてベルソムラ(一般名:スボレキサント)があります。ベルソムラはオレキシン受容体拮抗薬と呼ばれる種類の薬になります。
ベルソムラ(一般名:スボレキサント)の作用機序
眠りを制御している部位は「脳」です。朝起きてすぐの状態はぼんやりとしていますが、時間が経過すると少しずつ活発に活動するようになります。これは、脳が覚醒されていった結果です。一方、夕方に近づくにつれて少しずつ眠たくなってきます。これは、脳の活動が抑えられ、「鎮静」に向かっているためです。
これら脳の覚醒や鎮静は、特定の物質によってコントロールされています。このような物質をオレキシンといいます。オレキシンは脳で放出される物質であり、脳の覚醒に関わっています。
オレキシンが存在すると、その分だけ脳が起きて活発に活動するようになります。逆にいえば、オレキシンの作用が弱いと、脳は覚醒状態を維持することができなくなります。その結果、眠ってしまいます。
例えば、ナルコレプシーと呼ばれる「突然、眠くなる病気」があります。眠り病とも呼ばれていますが、会議での発表中など、普通では考えられないところで眠ってしまいます。ナルコレプシー患者では、脳内のオレキシンが少なくなっていることが分かっています。
このように、オレキシンは脳の覚醒と鎮静(睡眠)を制御しています。オレキシンが少なくなると、ナルコレプシーのように眠りに落ちます。オレキシンは覚醒・睡眠のスイッチであるともいえるのです。そこで、オレキシンの働きを阻害してしまえば、睡眠を誘発できることが分かります。
オレキシンが作用するために、オレキシン受容体と呼ばれる部位に結合する必要があります。これに目を付け、薬によってあらかじめオレキシン受容体をブロックすることで、オレキシンが作用できないようにしておきます。これが、睡眠へと繋がります。
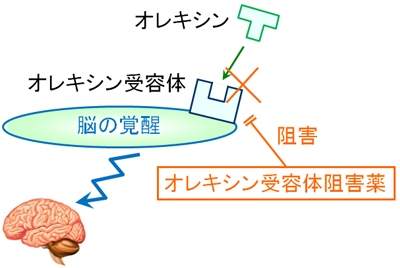
このような考えにより、脳を覚醒させる物質の働きを抑えることで脳を眠りへと誘導する薬がベルソムラ(一般名:スボレキサント)です。
ベルソムラ(一般名:スボレキサント)の特徴
従来の睡眠薬としては、ベンゾジアゼピン系薬と呼ばれる種類の医薬品が多用されていました。しかし、ベンゾジアゼピン系薬には長期間の服用によって耐性が生じたり依存が問題となったりするなど、副作用にも注意しなければいけませんでした。
一方、ベルソムラ(一般名:スボレキサント)では、ベンゾジアゼピン系薬に比べて耐性などの副作用は少ないことが分かっています。また、薬をやめたとき、ベンゾジアゼピン系薬で問題となりやすい反跳性不眠(リバウンド:断薬によって、より強い不眠症状を引き起こすこと)や退薬症状(禁断症状)も少ないと考えられています。
ただ、薬物の乱用は禁物です。ベルソムラ(一般名:スボレキサント)にも嗜好性があり、その依存性の強さはゾルピデム(商品名:マイスリー)という睡眠薬と同程度であることが確認されています。ソルピデムもベンゾジアゼピン系薬とは異なる薬であり、比較的安全性が高いといわれています。
このような特徴により、それまでの睡眠薬とは異なる作用メカニズムによって、依存性などの副作用を軽減しつつ睡眠を誘発させる薬がベルソムラ(一般名:スボレキサント)です。
ベルソムラ(一般名:スボレキサント)の効能効果・用法用量
どのようにしてベルソムラ(一般名:スボレキサント)を使用するのかというと、成人(大人)に対してはベルソムラ20mgを1日1回就寝前に投与します。高齢者であれば、ベルソムラ15mgを1日1回寝る前に服用します。
ただ、身体疾患や精神疾患による二次性不眠症に対してベルソムラ(一般名:スボレキサント)の有効性は確認されていません。
例えば、胃潰瘍による胃痛や逆流性食道炎によって体に異常が生じると不眠になることがあります。また、激しい頭痛によって眠れないこともあります。うつ病による不眠もあります。こうした身体や心の不調によって生じる不眠症が二次性不眠症です。
胃痛による痛みであれば、胃薬を服用して治療しなければいけません。また、頭痛による不眠であればロキソニン(一般名:ロキソプロフェン)やバファリン配合錠などの解熱鎮痛剤を使用するのが適切かもしれません。うつ病であれば、抗うつ薬によって原因疾患を取り除く必要があります。
また、薬の服用について、寝る前の投与が基本なので食前や食後、空腹時(食間)を含め就寝前以外での使用は控えなければいけません。
特に食後での使用について、ベルソムラ(一般名:スボレキサント)では食事による影響があります。食事によってベルソムラの吸収が抑えられ、空腹時投与に比べて血中濃度(血液中の薬物濃度)が低下する恐れが知られています。
なお、ベルソムラでは10mg、15mg、20mgの製剤があるため、症状や年齢によって使い分けていきます。一包化や半錠、粉砕については、ベルソムラでは一包化も半錠・粉砕も不可になっています。光や湿気(吸湿)を避けるため、服用直前にPTPシートから出す必要があります。
ベルソムラ(一般名:スボレキサント)の副作用
睡眠薬であるため、ベルソムラ(一般名:スボレキサント)には副作用があります。主な副作用としては傾眠、頭痛、疲労が確認されています。その他、浮動性めまい、睡眠時麻痺、悪夢、異常な夢、入眠時幻覚など睡眠に関わる副作用が多いです。「せん妄」の副作用については、添付文書に記載がありません。
過剰服用した場合については、服用量に応じて眠気が強くなり、脈拍数が一次的に低下することが確認されています。このとき、胸痛や呼吸抑制が報告されています。
なお、耐性や依存性が少ない薬だとはいっても、必ずしも耐性・依存性が消えているわけではないため長期服用には注意しなければいけません。
中には、翌朝まで薬の効果が残ることがあり、この場合は眠気、注意力・集中力・反射運動能力などの低下が起こります。そのため、自動車運転など危険性を伴う操作は避けた方が望ましいです。
ベルソムラ(一般名:スボレキサント)の飲み合わせ
飲み合わせの問題により、ベルソムラ(一般名:スボレキサント)には併用禁忌の薬があります。ベルソムラは腎臓ではなく、主に肝臓での代謝によって不活性化されます。このとき、肝臓での代謝に関わっている酵素としてCYP3Aが知られています。
医薬品の中には、ベルソムラの代謝に関わるCYP3Aを強く阻害する薬が存在します。こうした薬を服用すると、ベルソムラが代謝されにくくなって血液中に長くとどまり、結果として副作用が表れやすくなります。
CYP3Aを強く阻害するために併用禁忌の薬としては以下のようなものがあります。
・イトリゾール(一般名:イトラコナゾール)、ブイフェンド(一般名:ボリコナゾール):水虫治療などで活用される
・クラリス・クラリシッド(一般名:クラリスロマイシン)、エリスロシン(一般名:エリスロマイシン):抗生物質として感染症を治療する
・ノービア(一般名:リトナビル)、インビラーゼ(一般名:サキナビル)、ビラセプト(一般名:ネルフィナビル)、クリキシバン(一般名:インジナビル):抗HIV薬であり、エイズウイルスに使用
・テラビック(一般名:テラプレビル):C型肝炎の治療薬であり、C型肝炎ウイルス(HCV)を退治する
例えばイトリゾール(一般名:イトラコナゾール)とベルソムラ(一般名:スボレキサント)を併用することにより、ベルソムラの最高血中濃度(血液中の薬物濃度での最高値)は23%上昇し、薬の総利用量(AUC)は179%増えることが分かっています。
こうした飲み合わせを回避するため、併用禁忌の薬が設定されています。食品であれば、グレープフルーツジュースもCYP3Aを阻害するためにこうしたジュースとも併用してはいけません。
また、アルコール(お酒)との飲み合わせも確認されています。飲酒によってアルコールとベルソムラを併用することで、精神運動機能の低下が見られています。これは、アルコールが脳機能を抑えることにより、ベルソムラの働きを相乗的に強めてしまうからです。
中にはベルソムラの作用を弱める薬もあります。抗生物質リファジン(一般名:リファンピシン)、抗てんかん薬テグレトール(一般名:カルバマゼピン)などはCYP3Aの量を増やすため、ベルソムラの代謝・不活性化が促進されるようになるのです。
なお、睡眠薬に限らず眠気を引き起こす薬と併用すると、当然ながら眠気の副作用が強くなります。例えば、アレルギー性鼻炎(花粉症)や気管支喘息などで活用される抗ヒスタミン薬は眠気の副作用がありますし、風邪薬の中にも眠くなる薬が存在します。
高齢者への使用
使用を注意すべき人としては、高齢者もあります。成人がベルソムラ20mgなのに対して、高齢者では15mgとなっているのは、臨床試験において高齢者では血中濃度(血液中の薬物濃度)が高くなりやすいことが分かっているからです。
高齢者では一般的に生理機能が低下しています。そのため、必要に応じて薬の量を減量する必要があります。
なお、ベルソムラは肝代謝型の薬物なので、腎不全や人工透析患者など腎機能が弱っている人であってもベルソムラを使用することができます。
小児(子供)への使用
睡眠薬を小児(子供)に対して活用することはほとんどなく、特に赤ちゃん(新生児)や乳幼児であると呼吸困難に陥ることがあります。
小児に対して睡眠薬は安全性が確立されておらず、これについてはベルソムラ(一般名:スボレキサント)も同様です。そのため、子供に使用することはほとんどありません。
妊婦・授乳婦への使用
妊娠中の方について、当然ながら妊婦は薬の服用を避けた方が望ましいです。動物実験においても、約86倍の投与量によって胎児体重の減少が確認されています。
ただ、催奇形性の報告はありません。また、動物実験では非常に高用量での使用あるため、通常の使用量では大きな問題が起こることはありません。
そのため、薬を服用して妊娠が発覚したり、妊娠中に既に服用して不安に思ったりした場合であってもひとまずは安心し、今後は治療の有益性の方が高いと判断された場合に服用していきます。少なくとも、妊娠初期に睡眠薬を服用したことが人工妊娠中絶の理由になることはありません。
また授乳婦では、添付文章には「授乳を中止させること」とあります。ただ、実際のところ睡眠薬を服用しながら母乳育児をしている人はたくさん存在します。授乳婦が睡眠薬を飲むことにより、赤ちゃん(新生児)や乳児に合併症を生じる薬はほとんどなく、これについてはベルソムラも同様です。
ベルソムラ(一般名:スボレキサント)の効果発現時間
薬を飲んだ後、どれくらいでベルソムラの効果が表れてくるのでしょうか。空腹時に投与したところ、ベルソムラ(一般名:スボレキサント)は血中濃度(血液中の薬物濃度)が最高値に達する時間は1.5時間(1~3時間)でした。また、半減期(薬の濃度が体内で半分になる時間)は、約10~12時間と比較的長いです。
薬を服用して強い眠気は1~3時間ほどで出現し、その効果は6~8時間ほど続きます。持ち越し効果(次の日まで薬の作用が持続して朝に起きられないなど)は少ないとされています。持ち越し効果があると、翌日まで眠気が続いたり気分が優れなかったりします。
また、定常状態(薬の効果が安定すること)には3日ほどの時間が必要になることが分かっています。
不眠症にもさまざまな種類があり、その中でもベルソムラ(一般名:スボレキサント)は「入眠障害」と「中途覚醒」に対して有効です。入眠障害とは、布団に入ってもなかなか寝付けない状態を指します。また、中途覚醒とは、夜中に何度も起きてしまうことを意味します。
さらに、半減期が長いので朝早くに起きてしまう早朝覚醒に対しても有効です。

ベルソムラ(一般名:スボレキサント)を使用すると、臨床試験ではプラセボ(偽薬)と比べて睡眠時間を20分ほど長くさせ、眠るまでの時間を10分程度早めたことが確認されています。
その他、睡眠薬との比較
睡眠薬にはベルソムラの他にもたくさん存在します。これら睡眠薬の使い分けは作用時間(半減期)などから、どの不眠症を改善したいのかによって考えていきます。
以下では、よく使われている睡眠薬(ベンゾジアゼピン系薬、非ベンゾジアゼピン系薬)について記します。
薬剤名 |
薬の分類 |
最高血中濃度到達時間 |
半減期(作用時間) |
| マイスリー(ゾルピデム) | 超短時間型 |
0.7~0.9時間 | 1.78~2.30時間 |
| ハルシオン(トリアゾラム) | 1.2時間 | 2.9時間 | |
| アモバン(ゾピクロン) | 0.75~1.17時間 | 3.66~3.94時間 | |
| ルネスタ(エスゾピクロン) | 0.8~1.5時間 | 4.83~5.16時間 | |
| デパス(エチゾラム) | 短時間型 |
3.2時間 | 6.3時間 |
| レンドルミン(ブロチゾラム) | 1.5時間 | 7時間 | |
| ロラメット・エバミール(ロルメタゼパム) | 1~2時間 | 約10時間 | |
| リスミー(リルマザホン) | 3.0時間 | 10.5時間 | |
| ベルソムラ(スボレキサント) | 中間型 |
1.5時間 | 10~12時間 |
| サイレース・ロヒプノール(フルニトラゼパム) | 0.75時間 | 21.2時間 | |
| ユーロジン(エスタゾラム) | 約5時間 | 約24時間 | |
| ネルボン・ベンザリン(ニトラゼパム) | 約2時間 | 25~27時間 | |
| ドラール(クアゼパム) | 長時間型 |
3.42時間 | 36.6時間 |
| ダルメート(フルラゼパム) | 1~8時間 | 14.5~42.0時間 |
※「各種添付文書」「今日の治療薬」より
このように、現在使われている睡眠薬は多く存在しますが、最高血中濃度到達時間や半減期が異なります。最高血中濃度到達時間が短い薬については、それだけ薬の効果が素早く出現します。また、半減期の長い薬は薬の作用が長く続きます。
睡眠薬によってはせん妄を生じることがあるため、ベルソムラの選択肢が増えたことは意義が大きいです。なお、ベルソムラは上記の睡眠薬(向精神薬を含む)と併用して用いることがあります。
睡眠薬の中には、メラトニンという物質に作用することで体内時計を調節し、睡眠作用を示すロゼレム(一般名:ラメルテオン)があり、これらの薬とベルソムラを併用することもあります。
なお、睡眠薬を含めこれらの薬は多剤投与になりやすいため、依存性や耐性を考慮しながら適正使用する必要があります。ちなみに、ベルソムラ自体は向精神薬ではなく、抗コリン作用もありません。
このように、耐性や依存性などの副作用を軽減し、入眠障害(寝つきの悪さ)や中途覚醒(途中で起きる)などの症状を改善するのがベルソムラ(一般名:スボレキサント)です。早朝覚醒(朝早くに目覚める)にも効果を示し、不眠症を改善させます。
スポンサードリンク
カテゴリー
スポンサードリンク

